کبد چرب
مترادف های مورد استفاده برای بیماری:
- جگر چرب
تعریف:
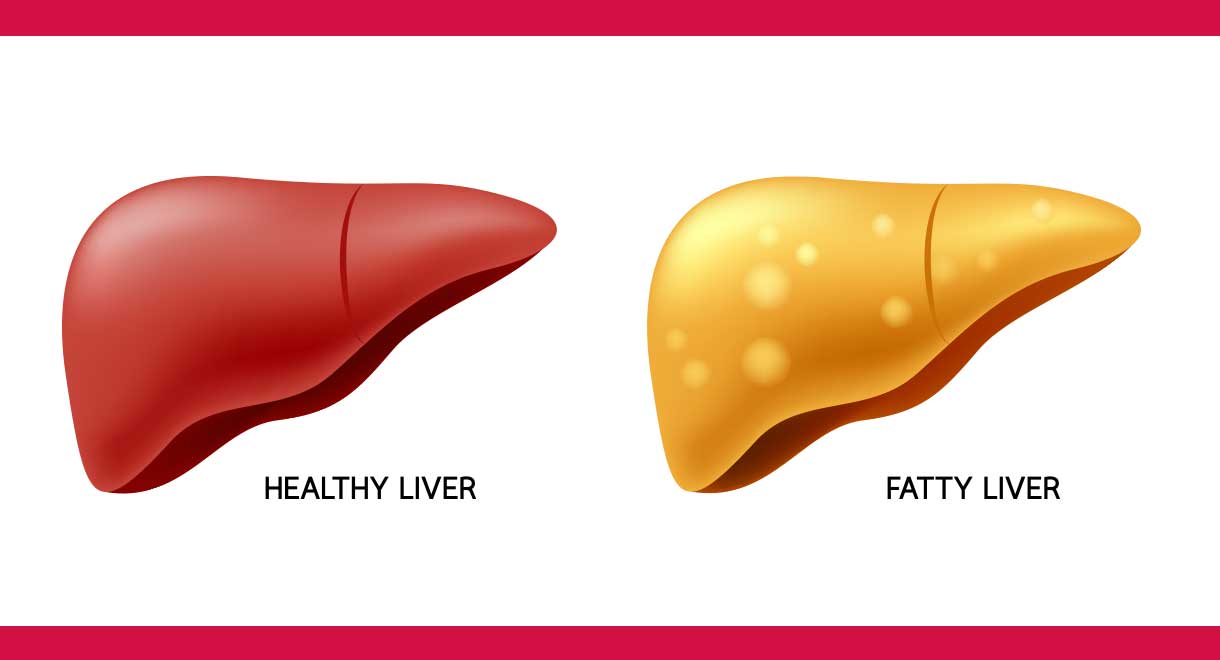
کبد از جمله اندام های بزرگ حفره شکمی است که به سم زدایی بدن (از ترکیباتی مانند الکل و دارو ها)، ذخیره ویتامین های محلول در چربی (D، E، K و A)، متابولیزه کردن چربی و تولید انرژی (گلوگز خون) می پردازد. در افراد سالم، تقریبا ۵ تا ۱۰ درصد بافت کبد را چربی تشکیل می دهد. بیماری کبد چرب در واقع نوعی تجمع بیش از حد و برگشت پذیر چربی در سلول های کبدی است که معمولا با التهاب کبد همراه است. در این حالت کبد تا حدی فعالیت خود را از دست داده و تشدید بیماری احتمال بروز سرطان کبد را به دنبال خواهد داشت.
کبد چرب براساس عامل ایجاد بیماری به چند دسته تقسیم بندی می شود که شامل موارد زیر می باشد:
۱- کبد چرب الکلی: در پزشکی، بیماری کبد چرب ممکن است از مصرف الکل ناشی شود که تحت عنوان کبد چرب الکلی شناخته می شود. به این نوع کبد چرب، استئاتوهپاتيت الکلی نیز گفته می شود. در این مبتلایان هنگام مصرف الکل، کبد به تجزیه الکل می پردازد و این روند تا زمانی ادامه می یابد که محصولات حاصل از متابولیزه شدن الکل، سبب بروز آسیب و التهاب بافت کبد گردد. در این هنگام، مولکول های چربی که تا پیش از این توسط کبد شکسته و نیز دفع می شدند، در بافت کبد انباشته شده و بیماری کبد چرب رخ می دهد. در مواردی با اجتناب از مصرف الکل، آسیب های وارد شده به بافت کبد بازسازی شده و کبد به فعالیت طبیعی خود باز خواهد گشت. اما ادامه مصرف الکل و تشدید آسیب به کبد، احتمال بروز سیروز کبدی و نیز هپاتیت الکلی را به دنبال خواهد داشت.
۲- کبد چرب غیر الکلی: در اغلب موارد برخی اختلالات متابولیسمی مانند دیابت نوع ۲، چاقی و سوء تغذیه سبب می شوند میزان چربی بدن به حدی افزایش یابد که کبد قادر به متابولیزه کردن این مولکول ها نباشد و به اجبار چربی در بافت کبد تجمع کند. براساس متون پزشکی دو نوع کبد چرب غیر الکلی در بیماران دیده می شود:
الف) کبد چرب ساده: در این حالت چربی در بافت کبد انباشته می شود اما میزان آسیب و التهاب کبدی ناچیز بوده یا اصلا رخ نمی دهد. به بیان دیگر، کبد چرب ساده به حدی آسیب زا نیست که علایم و مشکلات جدی در پی داشته باشد.
ب) استئاتوهپاتيت غیر الکلی: در این نوع کبد چرب علاوه بر انباشته شدن چربی در بافت کبد، التهاب و آسیب به سلول های کبدی نیز دیده می شود. در صورت عدم درمان، بروز اختلالات شدیدی مانند سیروز کبد، سرطان و نارسایی کبدی محتمل است.
۳- کبد چرب بارداری: در موارد نادر در دوران بارداری به دلیل اختلالات هورمونی (استروژن و پروژسترون)، مولکول های چربی در بافت کبد تجمع می یابند و ممکن است نارسایی کبدی، نارسایی کلیوی و حتی خونریزی داخلی را در پی داشته باشند. این بیماری عموما در سه ماهه سوم بارداری رخ داده و با علایمی نظیر درد شکمی، یرقان، تهوع، و استفراغ همراه است.
علائم
علایم کلی کبد چرب عبارتند از:
- خستگی
- ضعف
- درد یا احساس ناراحتی در قسمت راست و بالای شکم
علایم و نشانه های بروز استئاتوهپاتيت غیر الکلی شامل موراد زیر است:
- التهاب حفره شکم
- بزرگ شدن عروق خونی زیر پوست
- بزرگ شدن طحال
- قرمز شدن کف دست
- زردی پوست و چشم (یرقان)
- در برخی موارد این بیماری با کاهش وزن ناخواسته همراه است.
شکایت ها
بیماران مبتلا به فرم شدید بیماری کبد چرب از موارد زیر شکایت دارند:
درد شکمی
ضعف و بی حالی
بی اشتهایی
ابتلا به سیروز کبدی نیز با مشکلاتی زیر همراه است:
ترشح و تجمع مایع در حفره شکم
متورم شدن سیاهرگ های مری که ممکن است منجر به پارگی و خونریزی شود
سرگیجه، خواب آلودگی و اختلال در تکلم که در نتیجه آنسفالوپاتی کبدی رخ می دهد.
الگوهای بالینی
بیماری کبد چرب بر اساس شدت آسیب وارد شده به بافت کبدی که در تصاویر رادیولوژی قابل مشاهده است، به چهار گرید (چهار درجه) تقسیم بندی می شود:
گرید ۱: این حالت ملایم ترین فرم کبد چرب است که در آن چربی علاوه بر کبد در بخش خارجی سایر ارگان های حفره شکمی نیز تجمع می یابد. اما توجه داشته باشید این موضوع عملکرد اندام های فوق را تحت تاثیر قرار نمی دهد. این فرم تحت عنوان کبد چرب ساده نیز شناخته می شود و بیماری با التهاب بافت کبد همراه نیست.
گرید ۲: در این گرید پس از انباشته شدن چربی در بافت کبد و سایر اندام ها، عملکرد این اندام ها نیز دچار اختلال شده و برای جلوگیری از آسیب غیر قابل برگشت بیماری، تغییر الگوی غذایی و انجام فعالیت های ورزشی ضروری است. کبد در این حالت دچار التهاب شده و زخم کبدی در اسکن های رادیولوژی قابل مشاهده است.
گرید ۳: در این فرم کبد دچار سیروز می شود. به این معنا که کبد درگیر التهاب شدید بوده و دچار بافت مردگی شده است. آسیب وارد شده به بافت کبد در حدی است که امکان ترمیم وجود نداشته و نیاز فوری به پیوند کبد می باشد. مکانیسم بروز این آسیب نیز به این صورت است که سلول های موجود در کبد برای کنترل التهاب بافتی، انواعی از فاکتور های مختلف را ترشح می کنند که منجر به فیبروز و سخت شدن بافت کبد می شود. بافت فیبروز شده فعالیت طبیعی نداشته و دائما گسترده تر می شود.
گرید ۴: این گرید به عنوان شدیدترین فرم بیماری کبد چرب است که اصطلاحا تحت عنوان سرطان کبد شناخته می شود. تشخیص سریع این بیماری همراه با پیوند عضو ممکن است از مرگ بیماران جلوگیری کند. زیرا این نوع سرطان بدخیم بوده و احتمال انتشار آن در سایر بافت های بدن نیز وجود دارد.
شیوع
توجه داشته باشید ابتلا به فرم ساده بیماری کبد چرب غیر الکلی بدون علامت می باشد و اغلب افراد به این فرم مبتلا می شوند. در نتیجه آمار دقیقی از این بیماری نمی توان بیان کرد. براساس داده های موجود، فراوانی کبد چرب غیر الکلی در دنیا برابر با ۲۵.۲۴ درصد (تقریبا ۱۲ درصد بزرگسالان یا به طور کلی ۱۱۵ میلیون مبتلای بزرگسال) می باشد. قریب به ۵ تا ۱۲ درصد از بیماران مبتلا به کبد چرب غیر الکلی دچار سیروز کبدی می شوند. در ۰.۰۴ درصد موارد، کبد چرب غیر الکلی به سرطان کبد نیز منجر می شود.
آمار ها همچنین حاکی از آن است که ابتلای همزمان به کبد چرب و سایر اختلالات متابولیک مانند چاقی، دیابت نوع ۲، هایپر لیپیدمی، فشار خون بالا و سندرم متابولیک به ترتیب برابر با ۵۱.۳۴، ۲۲.۵۱، ۶۹.۱۶، ۳۹.۳۴ و ۴۲.۵۴ درصد می باشد.
براساس آمار غیر رسمی در ایران، نرخ ابتلا به بیماری کبد چرب غیر الکلی تقریبا برابر با ۲۴ درصد می باشد. کم تحرکی به دلیل توسعه شهرنشینی، تغذیه ناسالم و چاقی از عوامل مهم در بروز این بیماری در ایران است.
متخصصان این حوزه در ایران معتقدند سالانه ۱۰ هزار نفر در ایران به سیروز کبدی مبتلا شده و به دلیل عدم کنترل رژیم غذایی و کاهش وزن، تقریبا نیمی از این افراد جان خود را از دست می دهند.
عوامل خطر
سن
احتمال ابتلا به کبد چرب غیر الکلی در سنین بالا محتمل تر بوده و سنین ۴۵ تا ۶۵ سال بیش از همه در معرض ابتلا به کبد چرب می باشند. علت این موضوع احتمالا به سابقه افراد در خصوص کاهش تحریک، افزایش وزن و بیماری های متابولیک دوران سالمندی مربوط می شود.
براساس آمار غیر رسمی در ایران، شیوع بیماری کبد چرب غیر الکلی در گذشته عموما محدود به سالمندان بالای ۶۰ سال بود و اکنون به حدود ۴۰ سال رسیده است. از طرفی شواهدی مبنی بر ابتلای کودکان ۱۰ تا ۱۲ ساله نیز به این بیماری وجود دارد.
جنس
شیوع بیماری کبد چرب در آقایان تقریبا دو برابر خانمهاست اما با افزایش سن، میزان شیوع بیماری در خانمها به آقایان نزدیک میشود. به خصوص پس از یائسگی که کاهش سطح استروژن و پروژسترون رخ می دهد، آمار ابتلا به اختلالات متابولیک و افزایش وزن در خانم ها افزایش یافته و احتمال بیماری کبد چرب در این جنس بیشتر می شود.
ماه تولد
تاکنون شواهدی مبنی بر دخالت ماه تولد در ابتلا به بیماری کبد چرب غیر الکلی در دسترس نمی باشد. اما احتمال بروز این بیماری در نوزادان متولد شده از مادران دارای اضافه وزن یا مبتلا به چاقی بیش تر است. علاوه بر این نتایج محققان بیمارستان سن دیگو نشانگر آن است که نوزادانی که هنگام تولد از وزن بالاتر و پایین تری برخوردارند، به ترتیب در معرض ابتلا فرم ملایم کبد چرب و سیروز کبدی می باشند.
عوامل جغرافیایی
براساس گزارش های آماری متفاوت، بیماری کبد چرب غیر الکلی در مناطق مدیترانه ای حدود ۵ تا ۲۴ درصد، در اروپا حدود ۲۰ تا ۴۰ درصد، در ژاپن ۹ تا ۳۰ درصد و هندوستان ۱۶ تا ۳۲ درصد است. در گزارش آماری دیگری، بیشتری شیوع بیماری کبد چرب غیر الکلی در کشور های خاور میانه، جنوب آفریقا و آمریکای جنوبی ذکر شده است.
در ایران نیز سه شهر تهران، آمل و زاهدان بیشتری آمار ابتلا به کبد چرب را به خود اختصاص می دهند که تقریبا برابر با ۳۰ درصد می باشد. در این بین، ۱۰ درصد از این مبتلایان به فرم حاد بیماری مبتلا می شوند.
شیوع کبد چرب الکلی در آمریکای شمالی، اروپا و استرالیا بیش از سایر قاره ها می باشد.
سبک زندگی
رفتار های ناسالم در سبک زندگی مانند مصرف دخانیات ،مصرف بیش از حد فست فود و غذاهای چرب، کم تحرکی و استرس مزمن سبب افزایش احتمال بروز اختلالات متابولیکی مانند دیابت نوع ۲، افزایش وزن و چاقی، سندرم متابولیک می شوند. در این بیماری های زمینه ای نیز افزایش بیش از حد چربی خون باعث بالا رفتن ریسک ابتلا به کبد چرب غیر الکلی می شود.
نژاد
بر اساس مطالعات انجام شده شیوع بیماری کبد چرب غیر الکلی در نژاد اسپانیایی، سرخپوستان آمریکای شمالی و نژاد آسیایی بیش از بومیان اروپایی یا آفریقایی می باشد.
وراثت
از آنجا که شیوع کبد چرب غیر الکلی در برخی خانواده ها بیشتر دیده می شود، از تاثیر ژنتیک در بروز آن نمی توان چشم پوشی کرد اما تاکنون الگوی وراثتی برای این بیماری ذکر نشده است. علت این موضوع آن است که واریانت های ژنتیکی بسیار زیادی به عقیده محققان ممکن است سبب بروز بیماری کبد چرب غیر الکلی شوند. بنابراین ارایه یک الگوی وراثتی دقیق برای این بیماری، دشوار است.
سایر بیماری ها
۱- دیس لیپیدمی: این اختلال متابولیسمی در واقع افزایش مقادیر تری گلیسیرید و کلسترول بد (LDL) خون می باشد که در صورت عدم کنترل، خطر ابتلا به کبد چرب را افزایش می دهد. این شرایط در سندرم متابولیک نیز دیده می شود.
۲- چاقی: اضافه وزن و چاقی، با دیس لیپیدمی همراه است. بطوریکه بخشی از چربی اضافی خون در بافت کبد به ناچار انباشته شده و افزایش بیش از ۱۰ درصد چربی در کبد، سبب بروز بیماری کبد چرب می گردد. به ترتیب در افراد دچار اضافه وزن و چاقی ریسک ابتلا به کبد چرب حدودا ۳.۵۵ و ۷.۵۹ برابر افراد دارای وزن نرمال می باشد. از طرفی شیوع کبد چرب در افراد چاق که الگوی تجمع چربی عموما در نواحی دور شکم و پهلوها است، بیشتر دیده می شود.
۳- دیابت ملیتوس: افراد مبتلا به سندرم متابولیک و چاقی، بیش از سایرین در معرض ابتلا به دیابت ملیتوس می باشند. افزایش بیش از حد قند خون در بیماران دیابتی سبب می شود تا بافت کبد بخشی از قند اضافی را به چربی تبدیل کرده و نهایتا تجمع این چربی در کبد، بیماری کبد چرب را به دنبال خواهد داشت.
۴- سندرم تخمدان پلی کیستیک: این سندرم نوعی اختلال هورمونی شایع است که ۵ تا ۱۰ درصد از خانم ها به آن مبتلا می باشند. در مبتلایان به این بیماری، تخمک ها به صورت فولیکول نارس در آمده و با تولید نابجای هورمون های استروییدی، سبب افزایش تولید انسولین، مقاومت به انسولین در بافت های مختلف و چاقی بیش از حد می شوند که آنها را در معرض ابتلا به دیابت نوع ۲ قرار می دهد. احتمال ابتلا به کبد چرب در این بیماران نیز بیش از سایرین می باشد.
۵- کم کاری غدد درون ریز: کم کاری غده هیپوفیز (کاهش تولید و ترشح هورمون محرک تیروییدی) کم کاری تیرویید (کاهش هورمون های تیروییدی) با افزایش وزن، افزایش سطح چربی خون و نیز کاهش مصرف چربی در بدن همراه است. مبتلایان به این اختلالات در معرض ابتلا به کبد چرب غیر الکلی نیز می باشند.
۴- مصرف برخی هورمون های استروییدی: مصرف انواع آندروژن های مردانه برای افزایش وزن در ورزشکاران (هورمون های تستوسترون) و نیز دارو های کورتیکو استروییدی که برای درمان انواعی از بیماری های خود ایمن تجویز می شود، سبب اختلال در فعالیت کبد شده و احتمال بروز کبد چرب غیر الکلی را به دنبال دارد.
۵- عوارض جانبی برخی دارو ها: همانطور که گفته شد کبد مسئول سم زدایی خون می باشد. این درحالی است که اثرات سمی داروهایی مانند استامینوفن، هالوتان، متوتروکسات، تاموکسیفن، انواع پنتوکسی فیلین، امپرازول، فنوباربیتول که به طور طولانی مدت مصرف می شوند سبب می گردد کبد فعالیت طبیعی خود را از دست داده و احتمال بروز کبد چرب غیر الکلی افزایش یابد.
۶- عفونت با هپاتیت C: احتمال ابتلا به کبد چرب غیر الکلی در پی ابتلا به عفونت با ویروس هپاتیت C25 تا ۵۰ درصد افزایش می یابد. این ویروس به سلول های کبدی حمله کرده و پاسخ ایمنی که نسبت به سلول های آلوده به ویروس اعمال می شود، التهاب و فیبروز شدن بافت کبد را در پی دارد.
اطلاعات موجود در مورد عفونت ویروسی هپاتیت B و خطر ابتلا به کبد چرب متناقض می باشد و تاکنون دانشمندان در این خصوص به اجماع علمی نرسیده اند.
مراقبت ها
رعایت نکات مراقبتی زیر در افراد در معرض ابتلا یا مبتلا به کبد چرب ضروری است:
۱- چکاپ های دوره ای برای سنجش وضعیت چربی خون (تری گلیسیرید، کلسترول تام، کلسترول LDL) و انزیم های کبدی (AST، ALT و ALP) ضروری است. همچنین توصیه می شود افراد مبتلا به بیماری های زمینه ای، یا افرادی که در بین اعضای خانواده سابقه ابتلا به این بیماری ها را دارند، با بررسی های دوره ای فاکتورهایی مانند گلوکز خون و وضعیت هورمون های مختلف (جنسی، تیروییدی و هیپوفیز) از ابتلا به بیماری کبد چرب پیشگیری کنند.
۲- انتخاب رژیم غذایی سالم: مواد غذایی گیاهی و غنی از سبزیجات و میوه برای جلوگیری از افزایش وزن و نیز ابتلا به سایر اختلالات متابولیک مرتبط با تغذیه بسیار مفید است.
۳- کنترل وزن: رعایت وزن نرمال و کنترل میزان کالری دریافتی برای کنترل و درمان بیماری کبد چرب غیر الکلی ضروری است.
۴- ورزش: انجام فعالیت های ورزشی نه تنها از بروز بسیاری امراض جلوگیری می کند، بلکه در درمان بیماران مبتلا به کبد چرب با گرید ۱ و ۲ بسیار مفید است.
تشخیص
آزمایش ها
همانطور که گفته شد ابتلا به فرم ساده کبد چرب با علامت خاصی همراه نیست. بنابراین برای تشخیص زودهنگام و پیشگیری از آسیب غیر قابل بازگشت به کبد، انجام آزمایشات دوره ای خون توصیه می شود. مواردی که در آزمایشات خون باید مورد توجه قرار بگیرد شامل موراد زیر می باشد:
۱- شمارش کامل سلول های خونی: هدف از اینکار بررسی وضعیت سلول های ایمنی افراد و همچنین احتمال بروز عفونت های مختلف می باشد. توجه داشته باشید در بیماری کبد چرب، بخشی از آسیب وارد شده به بافت چربی ناشی از پاسخ التهابی سیستم ایمنی به سلول های کبدی می باشد.
۲- پنل کبدی: انزیم های کبدی (AST، ALT و ALP) در متابولیسم بدن نقش داشته و از سلول های کبدی به خون ترشح می شوند. افزایش مقادیر این آنزیم ها در خون می تواند نشانه از آسیب به بافت کبد باشد که در بیماری کبد چرب رخ می دهد. فاکتور های خونی مانند پروترومبین (از جمله پروتیین های دخیل در فرایند انعقاد خون) آلبومین (یکی از فراوان ترین پروتیین های خونی که حامل بسیاری از داروها می باشد) و بیلی روبین نیز در کبد تولید می شود. در نتیجه اندازه گیری مقادیر این فاکتورها نیز برای اطلاع از عملکرد کبد در افراد مبتلا به کبد چرب توصیه می شود.
۳- تست عفونت با ویروس های هپاتیت: همانطور که گفته شد ابتلا به ویروس هپاتیت، ریسک ابتلا به بیماری کبد چرب را افزایش می دهد.
۴- مقادیر قند خون و هموگلوبین A1c: سنجش مقادیر این دو فاکتور برای بررسی ابتلا به بیماری زمینه ای دیابت بسیار حایز اهمیت است. افراد مبتلا به دیابت در معرض ابتلا به کبد چرب نیز می باشند.
۵- هورمون های هیپوفیز، تیرویید و هورمون های جنسی: سنجش مقادیر این هورمون ها برای تایید ابتلا به اختلالات مربوط به غدد درون ریز به کار می رود. اختلالاتی مانند کم کاری تیرویید و سندرم پلی کیستیک باعث افزایش ریسک ابتلا به کبد چرب می شوند.
۶- وضعیت چربی خون: از افزایش مقادیر چربی خون در طولانی مدت معمولا می توان بعنوان پیش آگهی ابتلا کبد چرب برداشت کرد.
روش های تصویربرداری
۱- سونوگرافی شکم: در این روش غیر تهاجمی با استفاده از امواج اولتراسونیک تصویری از بافت کبد تهیه و هر گونه تورم یا فیبروز شدن آن قابل تشخیص خواهد بود.
۲- اسکن CT کبد یا MRI: این دو اسکن نیز تصویری از کبد ارایه می کنند. با این تفاوت که در CT از اشعه ایکس استفاده می شود ولی در MRI از میدان مغناطیسی و امواج رادیویی برای تهیه تصویر بهره می برد. در این حالت مشکلات کبدی به ویژه هایپرتروفی بافت کبد قابل مشاهده خواهد بود.
۳- الاستوگرافی گذرا: این روش نوعی سونوگرافی پیشرفته است که قابلیت سنجش سختی و خاصیت ارتجاعی بافت نرم را دارد. هدف از انجام این تست بررسی بروز فیبروز یا زخم کبدی می باشد.
۴- Magnetic resonance elastography: در این روش با استفاده همزمان از MRI (میدان مغناطیسی و امواج رادیویی) و نیز الاستوگرافی (سونوگرافی با امواج اولتراسونیک) تصویری تحت عنوان الاستوگرام تهیه می شود که برای بررسی دقیق تر سختی بافت های مختلف بدن به ویژه کبد قابل استفاده است. بدین ترتیب پزشک قادر خواهد بود هر گونه فیبروز بافت کبد را تشخیص دهد.
معاینه و بیوپسی از بافت کبد
در برخی موارد بنابر تشخیص پزشک نمونه ای از بافت کبد تهیه و در آزمایشگاه های آسیب شناسی برای بررسی وضعیت سلول های کبدی ارسال می شود. این روش برای تشخیص حمله سیستم ایمنی به بافت کبدی، سیروز کبدی و سرطان کبد مورد استفاده قرار می گیرد.
درمان
تغییر سبک زندگی
از آنجا که اغلب مبتلایان به فرم ساده کبد چرب مبتلا می شوند، اولین خط درمانی شامل رعایت موارد زیر می باشد:
۱- کاهش وزن: در صورت ابتلا به اضافه وزن و چاقی، در اولین اقدام باید با محدود کردن میزان کالری دریافتی از رژیم غذایی و همچنین افزایش فعالیت فیزیکی، وزن خود را به حد نرمال برسانید. روزانه حداقل ۳۰ دقیقه ورزش بسته وضعیت استقامت جسمانی برای کاهش وزن ضروری می باشد.
۲- رژیم غذایی سالم: از آنجایی که بیماری کبد چرب غیر الکلی عموما از اختلالات متابولیک افزایش چربی بدن ناشی می شود، ادامه دادن به الگوهای غذایی ناسالم مانند مصرف غذاهای پرچرب و فست فود سبب تشدید بیماری می شود. متخصصان تغذیه توصیه می کنند مبتلایان مصرف چربی را به حداقل رسانده و در عوض، مواردی مانند میوه، سبزیجات و غلات سبوس دار مصرف کنند. فیبر موجود در غذاهای گیاهی موجب حس سیری طولانی مدت می شود و در نتیجه از پرخوری و اضافه وزن جلوگیری می کند.
۳- پرهیز از مصرف سیگار و الکل: همانطور که گفته شد این دو عامل خود سبب افزایش احتمال ابتلا به بیماری کبد چرب می باشند. همچنین روند پیشرفت بیماری کبد چرب در افراد سیگاری بیش از سایرین می باشد.
دارویی:
درمان دارویی خاصی برای بیماری کبد چرب ارایه نشده است. در اغلب موارد درمان های دارویی مربوط به کنترل بیماری های زمینه ای مانند دیابت، فشار خون، و اختلالات هورمونی می باشد. بدین ترتیب از روند تشدید بیماری کبد چرب جلوگیری می شود. این موارد شامل مصرف قرص های هورمون تیروییدی، تزریق انسولین و دارو های ضد فشار خون می باشد.
در افراد مبتلا به عفونت ویروس هپاتیت C نیز مصرف داروی های ضد ویروسی توصیه می شود. این دارو ها شامل ترکیب بوسپروویر یا تلاپرویر با ریباویرین31 و اینترفرون آلفا می باشد که در حدود ۲۴ تا ۴۸ هفته به طول می انجامد. این درمان ها عموما بر کاهش تکثیر ویروس و افزایش پاکسازی کبد از ویروس هپاتیت طراحی شده اند.
بازتوانی
استرس با تضعیف سیستم ایمنی سبب تشدید بیماری های زمینه ای مانند دیابت و کم کاری تیرویید می شود و از طرفی افزایش فشار خون را نیز بدنبال دارد. بنابراین کاهش استرس سبب کنترل بیماری های زمینه ای می شود و خطر تشدید بیماری کبد چرب را از مبتلایان دور می کند. برای کنترل استرس انجام مشاوره های روانشناسی و شرکت در گروه های حمایتی توصیه می شود.
پیوند کبد
در مواردی مانند سیروز یا سرطان کبد، بنابر تشخیص پزشک معالج پیوند عضو ضروری می باشد. نکته جالب توجه آنکه در فرایند پیوند عضو نیمی از این ارگان از فرد دهنده عضو به گیرنده پیوند زده شده و در ادامه کبد با رشد خود به یک ارگان کامل در بدن هر دو فرد تبدیل می شود. بنابراین الزامی به دریافت عضو از افراد مبتلا به مرگ مغزی نمی باشد.
ویتامین E
برخی مطالعات نشان می دهند که ویتامین E با خاصیت آنتی اکسیدانی خود سبب کاهش التهاب بافت کبدی می گردد. اما مصرف طولانی مدت این مکمل، نگرانی هایی مانند افزایش احتمال ابتلا به سرطان پروستات را در مردان به دنبال دارد.
قهوه
براساس یافته های برخی مطالعات، مصرف یک الی دو فنجان قهوه در مبتلایان به کبد چرب سبب کاهش آسیب وارد شده به بافت کبد می شود. مکانیسم اثر قهوه در این بیماری مشخص نیست. توصیه می شود افراد مبتلا به سایر بیماری های زمینه ای (مانند دیابت و چاقی) در مورد مصرف قهوه با پزشک خود مشورت کنند.
کبد چرب از منظر طب سنتی
مترادف ها
ورم کبد، سوء القنیه
تعریف
با توجه به مراحل مختلف این بیماری، که از تجمع چربی و التهاب سلول های کبدی شروع شده و به فیبروز و سیروز ختم می شود، در طب سنتی تعاریف و علل مختلفی دارد.
علت شناسی
- سوء مزاج سرد و تر کبد
- سده کبدی
- اورام کبدی
- ضعف کبد
درمان
رعایت اصول اولیه ی سبک زندگی سالم در درمان این بیمار بسیار مهم است.
درمان های ساده ی اولیه
- غذا را خوب بجوید و غذا را در وعده های منظم مصرف کنید.
- عدم مصرف غذا در حالت سیری: تا هضم کامل وعده ی غذایی ( بین 4 تا 6 ساعت) از مصرف مجدد غذا پرهیز کنید.
- عدم مصرف مایعات اعم از آب، آب میوه، دوغ، نوشابه و … از یک ساعت قبل، حین غذا، تا یک ساعت بعد از غذا.
- پرهیز از استحمام، ورزش، جماع یا هرگونه فعالیت سنگین بلافاصله بعد از غذا
- عدم مصرف آب بین خواب، ناشتا، حین ورزش، استحمام و جماع.
- پرهیز از مصرف غذاهای غلیظ مانند انواع حلیم، کله پاچه، گوشت گاو، شیربرنج، غذاهای شیرین، غذاهای رشته ای مانند ماکارونی و پاستا، قارچ، جگر، نان خمیر، دسر های شیرین بلافاصله بعد از غذا
- استفاده از روغن زیتون جهت پخت و پز ( روغن زیتون نباید حرارت زیادی ببیند)
- مصرف انار، سیب، زیتون، ترشی کبر (کاپاریس)
درمان های کمک کننده
- نخوداب طبی: نخود + گوشت گوسفندی + پیاز + کمی برنج. به عنوان ادویه می توان نمک، زردچوبه، دارچین یا زیره اضافه کرد. همچنین می توان از زرشک، میخک یا هل بهره برد.
- استفاده از خورش های کرفس، کدو، آلو اسفناج، خلال بادام، بامیه، قرمه سبزی با کمی برنج یا ترجیحا با نان سنگک.
- سکنجبین یک قاشق غذاخوری هر 8 ساعت
- دو قاشق غذاخوری خاکشیر در یک لیوان آب جوش ریخته شود و در آن پوشانده شود تا 10 دقیقه دم بکشد. سپس با اندکی نبات شیرین شده و صبح ناشتا میل شود.
- جوشانده: یک قاشق غذاخوری دانه خار مریم را نیمکوب کرده، در یک و نیم لیوان آب بجوشد تا یک لیوان باقی بماند، سپس صاف کرده و میل شود. می توان با اندکی نبات آن را شیرین کرد.
- سکنجبین بزوری یک قاشق غذاخوری بعد از هر وعده ی غذایی
- قرص انبرباریس هر 8 ساعت 2 عدد میل شود.